La variante Ómicron del virus SARS-CoV-2 (el coronavirus origen de la pandemia), cuyo nombre científico es B.1.1.529, fue detectada por primera vez en Sudáfrica el 24 de noviembre de 2021; y en nuestro país se reporta el 19 de diciembre del 2021, los primeros cuatro casos que dieron positivo a la variante Ómicron.
A la fecha es considerada por la Organización Mundial de la Salud (OMS), como “variante de preocupación” por su alto número de mutaciones. Las variantes alfa, beta, gamma y delta también se encuentran en esta categoría. Por el momento, una dosis de refuerzo de las vacunas ayuda a reforzar las defensas ante la variante ómicron. En el Perú, se tiene stock para vacunas de refuerzo con Pfizer.[1]
Hasta el 2 de enero del 2022, el MINSA informó que han sido confirmados 153 nuevos casos de contagios con la variante Omicrón del COVID-19 en Lima y diferentes regiones del país, con lo cual existe un total acumulado de 309 casos detectados; se indicó que los casos de Lima y Callao proceden de casi todos los distritos. Además, se han confirmado casos en Piura (5), Áncash (4), Ica (6), La Libertad (1), Arequipa (1), Huánuco (1), Loreto (2) y Apurímac (1). Así mismo, durante la última semana de diciembre del 2021, el 7.6% de los casos de la COVID-19 correspondieron a Omicrón; pero se estima que, actualmente, en Lima y Callao representan el 53% de los nuevos casos[2].
Con respecto a los reportes científicos, la OMS ha señalado que la variante B.1.1.529 presenta un gran número de mutaciones, algunas de las cuales son preocupantes. Las pruebas iniciales indican que el riesgo de reinfectarse por esta variante es mayor que con otras variantes anteriores. Por el momento, las pruebas de PCR que se utilizan para diagnosticar el SARS-CoV-2 continúan detectando esta variante, sin embargo, varios laboratorios han informado de que una marca de PCR muy utilizada no consigue detectar el gen S, uno de los tres genes característicos del virus. Debido a que ese gen escapa al diagnóstico por PCR, esta prueba se puede utilizar como marcador de esta variante a la espera de que se confirme el diagnóstico mediante secuenciación. Con este método, la variante B.1.1.529 se ha detectado a un ritmo mayor que las que han causado brotes anteriores, lo cual indica que tal vez crece con mayor rapidez.
La OMS trabaja con sus asociados técnicos para conocer los efectos que pueda tener esta variante en las medidas adoptadas para combatir la enfermedad, incluidas las vacunas. La vacunación sigue siendo fundamental para reducir la frecuencia de los cuadros graves de la enfermedad y las defunciones, incluso en el caso de la variante Delta que, en estos momentos, aún es la dominante. Todas las vacunas utilizadas actualmente continúan previniendo con mucha eficacia los síntomas graves y la muerte por COVID-19. En Diciembre 2021 se publicó en la revista Nature[3], que Omicrón puede infectar de tres a seis veces más personas que Delta, durante el mismo período de tiempo. Así mismo, señalan que el rápido aumento de la variante en Sudáfrica sugiere que tiene cierta capacidad para evadir la inmunidad, puesto que alrededor de una cuarta parte de los sudafricanos están completamente vacunados (en donde se dio la aparición de dicha variante y se están realizando los estudios), y es probable que una gran parte de la población se haya infectado con el SARS-CoV-2 en oleadas anteriores, basándose en el aumento de las tasas de mortalidad desde el inicio de la pandemia. Esta gran expansión de la nueva variante Ómicron en el sur de África podría deberse en gran parte a su capacidad para infectar a las personas que se recuperaron del COVID-19 causado por Delta y otras variantes, así como a las que han sido vacunadas. Investigadores del NICD encontraron que las reinfecciones en Sudáfrica han aumentado a medida que Ómicron se ha extendido, lo cual significa el entorno perfecto para que se desarrollen variantes de escape inmunológico.
El escape inmunológico informado aquí puede llevar a Ómicron a desplazar a Delta para convertirse en la cepa dominante en todo el mundo. Si esto ocurriera, podría ser necesario producir vacunas adaptadas específicamente para Ómicron; sin embargo, debido a la distancia antigénica de Ómicron, es poco probable que estas brinden protección contra cepas anteriores. Esto puede estimular la consideración de un cambio de la actual estrategia de vacunas monovalentes hacia formulaciones multivalentes que se utilizan actualmente en las vacunas contra la influenza estacional. Finalmente, a partir de los datos presentados aquí, está claro que poseer un título inicial alto contra las cepas pandémicas tempranas da un nivel más alto de neutralización de Ómicron, que podría obtenerse mediante el despliegue de terceras dosis de refuerzo de la vacuna.
Los investigadores quieren medir la capacidad de Ómicron para evadir las respuestas inmunitarias y la protección que ofrecen. Por ejemplo, un equipo dirigido por Penny Moore, viróloga del NICD y la Universidad de Witwatersrand en Johannesburgo, está midiendo la capacidad de neutralizar, o bloquear virus, anticuerpos desencadenados por una infección y vacunación previas para evitar que Ómicron infecte las células. Para probar esto en el laboratorio, su equipo está creando partículas de “pseudovirus”, una versión diseñada a partir del VIH que usa la proteína S del SARS-CoV-2 para infectar células, que coinciden con Ómicron, que alberga hasta 32 cambios en la proteína S.
Dentro de la publicación de la revista Nature, se indicó que otro equipo con sede en Sudáfrica, dirigido por el virólogo Alex Sigal en el Instituto de Investigación de Salud de África en Durban, está realizando pruebas similares de anticuerpos neutralizantes de virus utilizando partículas infecciosas del SARS-CoV-2, como el equipo dirigido por Pei-Yong Shi, virólogo de la rama médica de la Universidad de Texas en Galveston, que colabora con los fabricantes de la vacuna Pfizer-BioNTech para determinar cómo se mantiene la inmunidad frente a Ómicron. A la fecha, están a la espera de resultados.
Estudios previos de las mutaciones de la proteína S por la variante Ómicron, particularmente en la región que reconoce los receptores en las células humanas, sugieren que la variante reducirá la efectividad de nuestros anticuerpos neutralizantes. Por ejemplo, en un artículo de Nature de septiembre de 2021[4], un equipo de la Universidad Rockefeller en la ciudad de Nueva York, diseñó una versión altamente mutada de la proteína S, en un virus incapaz de causar COVID-19, que comparte numerosas mutaciones con Ómicron. La proteína S polimutante demostró ser completamente resistente a los anticuerpos neutralizantes de la mayoría de las personas con las que lo probaron, que habían recibido dos dosis de una vacuna de ARNm o se habían recuperado del COVID-19. Ómicron contiene una gran cantidad de mutaciones en la proteína S en comparación con las variantes anteriores de interés, 30 sustituciones de aminoácidos, eliminación de 6 residuos de la variante anterior e inserción de 3 nuevos residuos. Las mutaciones también están presentes en otros sitios para la unión de potentes anticuerpos neutralizantes en el dominio de unión al receptor y el dominio N-terminal. La gran carga de mutaciones en Ómicron, sugiere que las mutaciones han evolucionado para aumentar la afinidad con nuestro receptor de la ECA2 (Enzima convertidora de angiotensina 2) y evadir nuestra respuesta de anticuerpos. Existe la preocupación de que Ómicron conducirá a una mayor propensión a infectar a las personas que han recibido vacunas basadas en la proteína S original; es decir, la variante Ómicron del coronavirus tiene cerca del triple de mutaciones en la proteína S, la parte clave para que el virus infecte las células y para que nuestro sistema inmune responda. Sin embargo, no solo se trata de cuántas mutaciones tiene una variante sino de cuáles.
Detrás de la alarma generada por la aparición de la variante Ómicron se esconden trozos minúsculos de genoma: las mutaciones en el ARN del virus del COVID-19. Eso fue lo que alertó primero a los científicos sudafricanos que detectaron la variante. Ómicron tiene unas cincuenta mutaciones en total, la mayoría de las cuales son únicas, y hasta la fecha es la más distinta al virus que se originó en Wuhan.
Todavía a la espera de descubrir más sobre la variante, hay algo que preocupa especialmente a la comunidad científica: las mutaciones en la proteína S. Esta proteína es la llave que usa el virus para penetrar en las células e infectarlas. Además, también es el blanco de nuestro sistema inmune, el “carnet de identidad” que le permite reconocer el agente invasor y combatirlo. Muchos cambios en proteína S podría significar que el virus tiene más capacidad para infectar y que la respuesta inmune puede fallar. Precisamente, Ómicron tiene una treintena de mutaciones en esa proteína. Las variantes Alfa, Beta, Gamma o Delta, conocidas por ser más contagiosas que la variante original, no llegan a tener diez.
Sin embargo, cabe resaltar que bajo las mutaciones previamente presentadas, aunque Ómicron pueda esquivar los anticuerpos neutralizantes, no significa que las respuestas inmunitarias desencadenadas por la vacunación y la infección previa no ofrecerán protección contra la variante. Los estudios de inmunidad sugieren que niveles moderados de anticuerpos neutralizantes pueden proteger a las personas de formas graves de COVID-19, según estudios realizados en la Universidad de Nueva Gales del Sur en Sydney, Australia. Otro aspecto del sistema inmunológico, particularmente las células T, pueden verse menos afectadas por las mutaciones de Ómicron, durante las respuestas de los anticuerpos, lo cual significaría protección contra el COVID-19 severo.
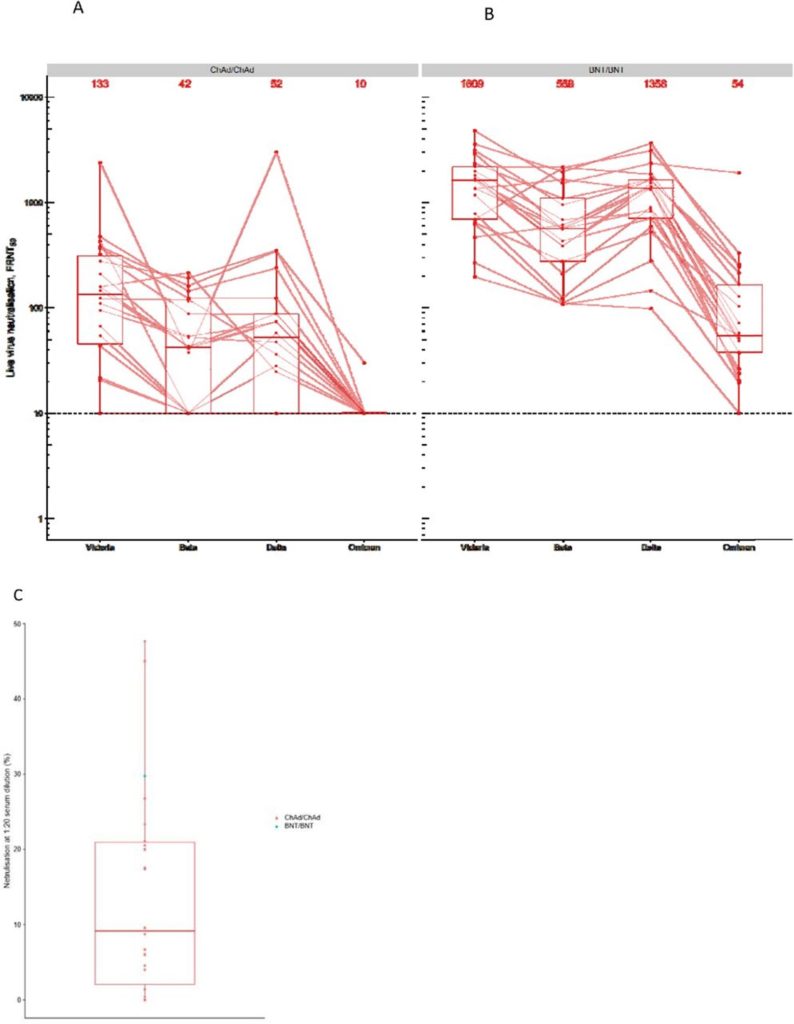
La tercera dosis fortalece los niveles de anticuerpos neutralizantes, y es probable que esto proporcione un baluarte contra la capacidad de Ómicron para evadir estos anticuerpos, pues se encontró que las personas que se habían recuperado del COVID-19 meses antes de recibir sus inyecciones tenían anticuerpos capaces de bloquear el pico mutante, lo cual sugiere que las personas con exposición repetida a la proteína de pico del SARS-CoV-2, ya sea a través de una infección o una dosis de refuerzo, tienen “bastante probabilidad de tener una actividad neutralizante contra Ómicron”. En un informe desarrollado por el grupo de investigadores Com-COV2, apoyada por el NIHR Oxford Biomedical Research Center, entre otros[1], en el Reino Unido, mostró la reacción de los títulos de neutralización en vivo contra la variante Ómicron del SARS-CoV-2, en comparación con la neutralización contra las variantes Victoria, Beta y Delta. Los sueros del día 28 después de la segunda dosis se obtuvieron de los participantes en el estudio Com-COV2 que habían recibido un programa de vacunación de COVID-19 de dos dosis con las vacunas AstraZeneca (AZD1222) o Pfizer (BNT162b2). Hubo una caída sustancial en los títulos de neutralización en los receptores de los cursos primarios AZD1222 (vacunas AstraZeneca) y BNT16b2 (vacuna Pfizer) con evidencia de que algunos receptores no lograron neutralizar en absoluto. Es probable que esto conduzca a un aumento de las infecciones progresivas en individuos previamente infectados o doblemente vacunados, lo que podría generar una nueva ola de infección, aunque actualmente no hay evidencia de un mayor potencial de causar una enfermedad grave, hospitalización o muerte. Se observa este resultado en la figura 1.
En cuanto a la eficacia de las pruebas actuales, las pruebas de PCR que se vienen usando ampliamente siguen detectando la infección por las distintas variantes del virus, incluida la Ómicron. Asimismo, las Pruebas Cuantitativas de Antígenos por Inmunofluorescencia (con hisopado nasal) son las que tienen mayor capacidad de detección en el mercado, muy por encima que las pruebas rápidas que se leen a simple vista.
Eficacia de los tratamientos actuales, los corticosteroides y los antagonistas de los receptores de interleucina 6 seguirán tratando eficazmente los cuadros graves de COVID-19, y se estudiará si los demás tratamientos continúan siendo eficaces contra la variante ómicron, habida cuenta de los cambios que presenta en varias partes de su estructura.
Por esta razón, se recomienda intensificar las actividades de vigilancia y secuenciación para conocer mejor las variantes del SARS-CoV-2 en circulación; y mantener las medidas de bioseguridad, tales como mantenerse a una distancia de al menos un metro de las demás personas, llevar una mascarilla bien ajustada, abrir las ventanas para ventilar las estancias, evitar los lugares abarrotados o poco ventilados, mantener limpias las manos, y vacunarse cuando les llegue el turno. Llegar a los no vacunados con las vacunas actuales sigue siendo una prioridad para reducir los niveles de transmisión y reducir el potencial de enfermedad grave en los inmunológicamente deprimidos[1].
- https://www.who.int/es/news/item/26-11-2021-classification-of-omicron-(b.1.1.529)-sars-cov-2-variant-of-concern
- https://www.gob.pe/institucion/minsa/noticias/573759-minsa-hay-153-nuevos-casos-confirmados-de-variante–en-el-peru-y-acumulado-llega-a-309
- Ewen Callaway & Heidi Ledford. How bad is Omicron? What scientists know so far. Nature 600, 197-199 (2021).
- Fabian Schmidt, Yiska Weisblum, et al. High genetic barrier to SARS-CoV-2 polyclonal neutralizing antibody escape. Nature Vol 600, 512-529 (2021).
- Wanwisa Dejnirattisai, Robert H Shaw, et al. Reduced neutralisation of SARS-COV-2 Omicron-B.1.1.529 variant by postimmunisation serum. MedRxiv preprint doi: https://doi.org/10.1101/2021.12.10.21267534; this version posted December 11, 2021
- https://www.who.int/es/news/item/26-11-2021-classification-of-omicron-(b.1.1.529)-sars-cov-2-variant-of-concern