Efectos a largo plazo post- COVID-19
La emergencia de la COVID-19 se ha convertido en un serio problema de salud a nivel mundial. La identificación de comorbilidades asociadas a la presentación clínica grave de la COVID-19, es de importancia para el adecuado abordaje terapéutico de los pacientes afectados. La COVID-19 emergió en diciembre de 2019 en un mercado en Wuhan, provincia Hubei, China; y puede implicar a posteriori, secuelas y otras complicaciones médicas que duran semanas o meses después de la recuperación inicial.
Para el presente artículo se hizo una revisión sistemática y meta análisis que tiene como objetivo identificar estudios que evalúen los efectos a largo plazo del COVID-19. Para la misma se realizaron búsquedas en LitCOVID y Embase para identificar artículos con datos originales publicados antes del 1 de enero de 2021, con un mínimo de 100 pacientes.
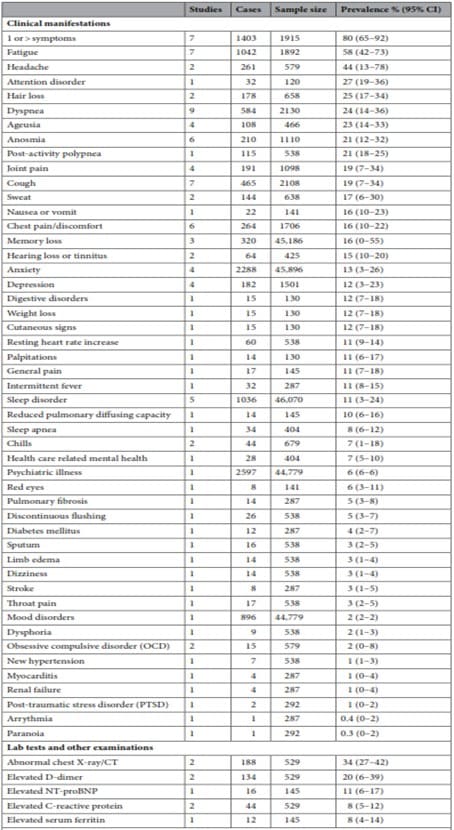
Los estudios incluidos definieron el COVID prolongado en un rango de 14 a 110 días después de la infección viral. Se estimó que el 80% de los pacientes infectados con SARS-CoV-2 desarrollaron uno o más síntomas a largo plazo.
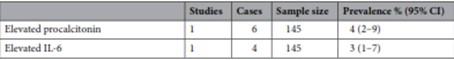
Los parámetros medibles incluyeron 6 parámetros de laboratorio elevados. Se observó una radiografía o Tomografía de tórax anormal en el 34% de los pacientes. Los marcadores notificados como elevados fueron Dímero D (20%), N-terminal (NT) -pro hormona BNP (NT-proBNP), (11%), C -Proteína Reactiva (PCR) (8%), Ferritina sérica (8%), Procalcitonina (4%) e Interleucina-6 (IL-6 ) (3%).
Según lo establecido en la siguiente tabla y figura; las 5 manifestaciones más frecuentes fueron fatiga (58%), dolor de cabeza (44%), trastorno de atención (27%), caída del cabello (25%) y disnea (24%). Otros síntomas se relacionaron con enfermedades pulmonares (tos, malestar en el pecho, disminución de la capacidad de difusión pulmonar, apnea del sueño y fibrosis pulmonar), cardiovasculares (arritmias, miocarditis), neurológicas (demencia, depresión, ansiedad, trastorno de atención, trastornos obsesivo-compulsivos), y otros fueron inespecíficos tales como la pérdida de cabello, tinnitus (zumbido auricular), y sudoración nocturna. Un par de estudios informaron que la fatiga era más común en las mujeres, como la polipnea (incremento de frecuencia respiratoria) y alopecias posteriores al COVID-19. El resto de los estudios no estratificó sus resultados por edad o sexo.
Figura: Efectos del COVID-19 a largo plazo.
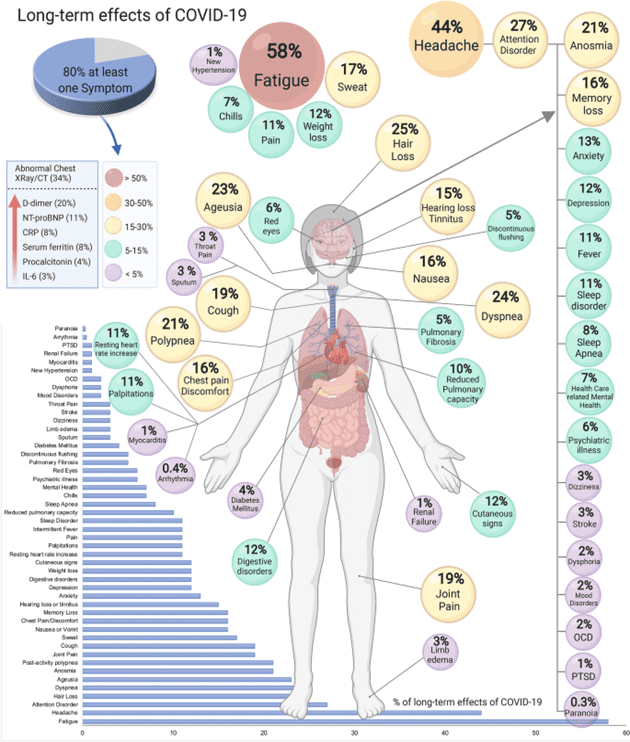
Tabla: Efectos a largo plazo en secuelas post agudas de la infección por COVID-19
La fatiga (58%) es el síntoma de largo plazo más común de COVID-19 agudo. Está presente incluso después de 100 días del primer síntoma de COVID-19 agudo. Además, existe el síndrome de dificultad respiratoria aguda (SDRA), en el que se ha observado que, luego de un año, más de dos tercios de los pacientes refirieron síntomas de fatiga clínicamente significativos. Los síntomas observados en pacientes post-COVID-19, se asemejan en parte al síndrome de fatiga crónica (SFC), que incluye la presencia de fatiga incapacitante severa, dolor, discapacidad neurocognitiva, sueño comprometido, síntomas sugestivos de disfunción autonómica y empeoramiento de los síntomas globales, después de aumentos menores en la actividad física y/o cognitiva.
Se han informado varios síntomas neuropsiquiátricos, dolor de cabeza (44%), trastorno de atención (27%) y anosmia (21%).
La etiología de los síntomas neuropsiquiátricos de largo plazo en pacientes con COVID-19 podrían estar relacionada con el efecto directo de la infección, la enfermedad cerebrovascular (incluida la hipercoagulación), el compromiso fisiológico (hipoxia), los efectos secundarios de los medicamentos y los aspectos sociales de tener una enfermedad potencialmente fatal. Los adultos tienen un doble riesgo de ser diagnosticados recientemente con un trastorno psiquiátrico después del diagnóstico de COVID-19 y las condiciones psiquiátricas más comunes que se presentaron fueron trastornos de ansiedad, insomnio y demencia. Las alteraciones del sueño pueden contribuir a la presentación de trastornos psiquiátricos.
Se recomienda el diagnóstico oportuno y la intervención de cualquier atención neuropsiquiátrica para todos los pacientes que se recuperan de COVID-19. La caída del cabello después de COVID-19 podría considerarse como un efluvio telógeno, definido por la caída difusa del cabello después de un factor de estrés sistémico importante o una infección. Las transiciones foliculares prematuras provocan que pase de la fase de crecimiento activo (anágeno) a la fase de reposo (telógeno). Es una condición autolimitada que dura aproximadamente 3 meses, pero podría causar angustia emocional.
Se encontró disnea (sensación de falta de aire) y tos en el 24 y el 19% de los pacientes, respectivamente. Además, las anomalías en las tomografías computarizadas de los pulmones persistieron en el 35% de los pacientes incluso después de 60 a 100 días desde la presentación inicial.
En los estudios se encontraron que la razón por la que algunos pacientes experimentan síntomas a largo plazo después de COVID-19 aún es incierta. Esto podría explicarse en parte por factores controlados por el huésped que influyen en el resultado de la infección viral, incluida la susceptibilidad genética, la edad del huésped cuando se infecta, la dosis y vía de infección, la inducción de células y proteínas antiinflamatorias, la presencia de infecciones concurrentes, exposición pasada a agentes de reacción cruzada, etc.
Actualmente, los síntomas posteriores al COVID-19 que se desarrollan durante o después del COVID-19 se definen si continúan durante ≥ 12 semanas como “COVID-19 prolongado”, y que no se explican por un diagnóstico alternativo por comorbilidades previas.
Para el estudio de estos efectos, son de igual importancia, obtener la documentación adecuada en las historias clínicas por parte de los proveedores de atención médica y la flexibilidad y colaboración de los pacientes para informar sus síntomas.
Desde el punto de vista clínico, los médicos deben conocer los síntomas, signos y biomarcadores presentes (CRP, D-Dimer, IL-6, Ferritin, NT-proBNP, cTnI, PCT, etc.) en pacientes previamente afectados por COVID-19 para evaluar, identificar y detener rápidamente la progresión prolongada del COVID-19, minimizar el riesgo de efectos crónicos y ayudar a restablecer la salud.
Los equipos multidisciplinarios son cruciales para desarrollar medidas preventivas, técnicas de rehabilitación y estrategias de manejo clínico con perspectivas integrales del paciente diseñadas para abordar la atención prolongada del COVID-19.
Bibliografía:
- Sandra López-León, Talia Wegman-Ostrosky, Carol Perelman ,et al. More than 50 long‑term effects of COVID‑19: a systematic review and meta‑analysis, Nature; (2021) 11:16144.
- Plasencia-Urizarri TM, Aguilera-Rodríguez R, Almaguer-Mederos LE. Comorbilidades y gravedad clínica de la COVID-19: revisión sistemática y meta-análisis. Rev haban cienc méd. 2020; 19. Disponible en: http://www.revhabanera.sld.cu/index.php/rhab/article/view/3389.
- Gemelli Against, C.-P.- Post‑COVID‑19 global health strategies: the need for an interdisciplinary approach. Aging Clin. Exp. Res. 32, 1613-1620. https://doi.org/10.1007/s40520-020-01616-x (2020).
- Carfi, A., Bernabei, R., Landi, F. & Gemelli Against, C.-P.-ACSG Síntomas persistentes en pacientes después de un COVID-19 agudo. JAMA 324, 603–605. https://doi.org/10.1001/jama.2020.12603 (2020).
- Galvan-Tejada, CE et al. Persistence of COVID-19 Symptoms after Recovery in Mexican Population En t. J. Environ. Res. Salud pública https://doi.org/10.3390/ijerph17249367 (2020).
- Kamal, M., Abo Omirah, M., Hussein, A. y Saeed, H. Evaluación y caracterización de las manifestaciones posteriores al COVID-19. En t. J. Clin. Pract. https://doi.org/10.1111/ijcp.13746 (2020).